Zapalenie ucha – leczenie u dziecka
Zapalenie ucha u dzieci to częsta dolegliwość, ale żeby ją wyleczyć, niezbędne jest dobranie odpowiedniej kuracji. Czy antybiotyk to jedyna forma pomocy? Na co należy uważać, aby uniknąć powikłań?

Spis treści
- Jakie są przyczyny zapalenia ucha środkowego u dzieci?
- Czemu anatomia sprzyja zakażeniu?
- Jakie są objawy ostrego zapalenie ucha?
- Wizyta u lekarza: rozpoznanie zapalenia ucha
- Leczenie zapalenia ucha środkowego
- Czy należy leczyć od razu antybiotykiem?
- Paracenteza - kiedy należy naciąć błonę bębenkową?
- Powikłania zapalenia ucha środkowego
Zapalenie ucha jest często spotykaną chorobą u dzieci. Najczęściej chorują dzieci w pierwszych dwóch latach życia, choć nie ma reguły. Jaka jest przyczyna i jak rozpoznać zapalenie ucha? Jak leczyć zapalenie ucha, by zapobiec powikłaniom?
Zapalenie ucha środkowego jest drugą, najczęstszą chorobą u dzieci (zaraz po infekcji górnych dróg oddechowych), a zarazem najczęstszą przyczyną zlecenia antybiotyku przez lekarza pediatrę.
Najczęściej dotyczy dzieci między 6. a 18. miesiącem życia, a im starsze dziecko, tym rzadziej choruje. Po ukończeniu 7 roku życia zapalenie ucha u dzieci zdarza się znacznie rzadziej. Notuje się znaczną sezonowość zachorowań, przy czym szczyt zachorowań przypada na okres jesienno-zimowy.
Sprawdź nasze krople, żele i spraye do nosa dla dzieci.
Jakie są przyczyny zapalenia ucha środkowego u dzieci?
Zapalenie ucha środkowego jest chorobą infekcyjną. Aż 90% zapaleń ucha jest poprzedzonych infekcją górnych dróg oddechowych. Zazwyczaj zakażenie wirusowe poprzedza nadkażenie bakteryjne. Do najczęstszych bakteryjnych patogenów odpowiedzialnych za zapalenie ucha należą: Streptococcus Pneumoniae i Haemophilus Influenzae, czyli te same, które odpowiadają za zapalenie gardła i zapalenie krtani.
Czemu anatomia sprzyja zakażeniu?
| Za młody wiek zachorowań na zapalenie ucha odpowiada przed wszystkim anatomia. U małych dzieci budowa anatomiczna układu słuchowego różni się nieco od budowy ucha u dorosłych. |
Trąbka słuchowa, łącząca gardło z jamą bębenkową, jest znacznie krótsza, szersza i ma przebieg poziomy, przez co stanowi mniejszą barierę mechaniczną dla czynników infekcyjnych pochodzących z nosogardzieli.
W przypadku infekcji, dochodzi do obrzęku błony śluzowej trąbki słuchowej, podobnie jak w przypadku kataru, gdy obrzęknięta jest błona śluzowa nosa.
W przebiegu narastającego obrzęku błony śluzowej wzmożone wydzielanie śluzu upośledza drożność trąbki, prowadząc do zaburzeń ciśnienia wewnątrz ucha. Wzrost ciśnienia powoduje obrzęk błony bębenkowej.
Nagromadzony śluz w obrębie ucha środkowego może spowodować pęknięcie (perforacje) błony bębenkowej i wówczas dochodzi do wycieku treści płynnej z ucha.
Poza anatomiczną różnicą w budowie trąbki słuchowej istnieją też inne czynniki sprzyjające kolonizacji trąbki słuchowej przez drobnoustroje u dzieci.
Do takich czynników należą:
- przerost migdałków podniebiennych - zwłaszcza trzeciego migdałka, powodujące zamknięcie ujścia trąbki słuchowej
- niedrożność trąbki słuchowej, spowodowana obrzękiem błony śluzowej na tle alergicznym, np. w przebiegu alergii wziewnej na pyłki, roztocza kurzu domowego i trawy,
- nieprawidłowości w anatomicznej budowie podniebienia,
- przewlekłe zapalenie zatok,
- ekspozycja dziecka na dym papierosowy, który powoduje podrażnienie i obrzęk śluzówki.
Jakie są objawy ostrego zapalenie ucha?
Objawy infekcji u małych dzieci bywają często niespecyficzne, a zapalenie ucha wcale nie musi objawiać się silnym bólem ucha. Tylko w ok. 20% przypadków występuje wyłącznie silny ból ucha.
Najczęściej jednak, szczególnie u małych dzieci, pojawiają się takie objawy jak:
- wysoka gorączka,
- brak apetytu, niechęć do spania,
- drażliwość, niepokój,
- niespokojny sen, budzenie się z płaczem,
- wymioty i biegunka.
U starszych dzieci objawy są bardziej specyficzne, a częstym dominującym objawem jest silny, pulsujący ból ucha. Ponadto mogą pojawić się takie objawy, jak szum w uszach i niedosłuch.
Wizyta u lekarza: rozpoznanie zapalenia ucha
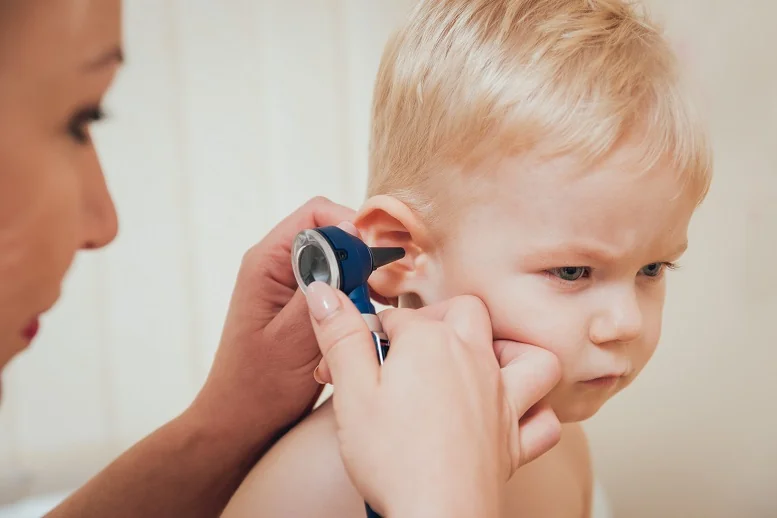
W przypadku wystąpienia podejrzanych objawów u dziecka, zgłoś się jak najprędzej do pediatry. Lekarz za pomocą specjalnego wziernika, otoskopu, zbada uszy i oceni przewód słuchowy wraz z błoną bębenkową. Na podstawie obrazu klinicznego zadecyduje o dalszym leczeniu.
Leczenie zapalenia ucha środkowego
Leczenie ostrego zapalenia ucha środkowego powinno być wielokierunkowe i dążyć do zmniejszenia bólu, obniżenia temperatury ciała, udrożnienia trąbki słuchowej, wraz z drenażem jamy bębenkowej oraz eliminacji patogenu.
Z tego względu zaleca się stosowanie takich leków jak:
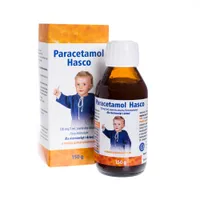
- Niesteroidowe leki przeciwzapalne, które działają przeciwzapalnie, przeciwbólowo oraz przeciwgorączkowo. Należy je stosować już w początkowej fazie infekcji.
- Leki obkurczające błonę śluzową w postaci donosowej (krople do nosa) i doustnej (np. preparaty pseudoefedryny), które poprzez obkurczanie błony śluzowej udrażniają trąbkę słuchową.
- Leki mukolityczne, które, rozrzedzając wydzielinę, ułatwiają jej ewakuacje z błony bębenkowej i trąbki słuchowej.
- Antybiotyki, zwalczając patogen, stanowią podstawę w leczeniu ostrego zapalenia ucha środkowego. Dobór odpowiedniego antybiotyku wraz z określeniem odpowiedniej dawki stanowią podstawę skutecznej terapii. Początkowo stosuje się antybiotyki empiryczne, tzn. o szerokim spektrum działania. Dopiero w przypadku braku skuteczności leczenia w 3. - 4. dobie antybiotykoterapii zaleca się wykonanie posiew z wydzieliny ropnej i na tej podstawie należy wdrożyć antybiotykoterapię celowaną. Leki stosowane w leczeniu pierwszego rzutu są antybiotyki beta-laktamowe: penicyliny z inhibitorami beta-laktamazy i cefalosporyny II generacji. W przypadku uczulenie na jeden z powyższych antybiotyków, zaleca się stosowanie antybiotyków z grupy makrolidów. Okres terapii jest ustalany indywidualnie, w zależności od antybiotyku oraz obrazu klinicznego i wynosi od kilku do kilkunastu dni. Celem antybiotykoterapii jest usunięcie patogenu z okolicy nosogardzieli, trąbki słuchowej i uszu.
Czy należy leczyć od razu antybiotykiem?
Polskie Towarzystwo Pediatryczne rekomenduje zasadą „czujnego wyczekiwania”. Co to znaczy w praktyce? Zasada czujnego wyczekiwania polega na odroczeniu w czasie antybiotykoterapii, do momentu nasilenia się objawów. Jeśli dziecko ma powyżej sześciu miesięcy, a pomimo stanu zapalnego w jednym uchu, jest w dobrej formie i nie gorączkuje, możemy poczekać od 2 do 3 dni z wdrożeniem antybiotykoterapii.
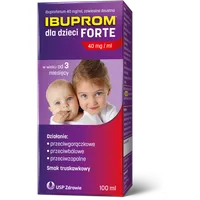
W czasie „czujnego wyczekiwania” bacznie obserwuj stan dziecka. Należy wdrożyć odpowiednie leczenie objawowe. Pomimo braku kataru, warto podawać środki obkurczające błonę śluzową, gdyż ułatwią udrożnienie trąbki słuchowej. Zalecane jest również podawanie preparatu ibuprofenu, który ma działanie przeciwbólowe, przeciwzapalne oraz przeciwgorączkowe. Jeśli objawy po 2 do 3 dniach nie ustępują lub się wręcz nasilają, nie należy zwlekać i wdrożyć antybiotykoterapię. Oczywiście wszystko powinno być wcześniej skonsultowane z lekarzem.
Paracenteza - kiedy należy naciąć błonę bębenkową?
Paracenteza jest prostym zabiegiem, polegającym na nacięciu błony bębenkowej w określonym miejscu. Zabieg ten, wykonany przez doświadczonego laryngologa, umożliwia odpływ treści ropnej z jamy bębenkowej do przewodu słuchowego zewnętrznego. Błona bębenkowa regeneruje się po pewnym czasie i samoistnie zarasta.
Powikłania zapalenia ucha środkowego
W dzisiejszych czasach powszechnie stosowana antybiotykoterapia drastycznie ograniczyła wystąpienie powikłań zapalenia ucha środkowego. Najpowszechniejszym powikłaniem ostrego zapalenia ucha środkowego jest niedosłuch.
Niedosłuch może pojawić się już po jednym epizodzie choroby, dlatego tak ważne są wizyty kontrolne po zakończonej terapii.
Do powikłań wewnątrzskroniowych zaliczamy: zapalenia wyrostka sutkowatego, porażenie nerwu twarzowego, zapalenie ucha wewnętrznego. Najrzadsze i najpoważniejsze powikłania są wewnątrzczaszkowe, tj. zapalenie opon mózgowo-rdzeniowych, ropnie mózgu i móżdżku oraz zakrzepowe zapalenie zatoki esowatej.